Tag 15 - 04.04.2020
Wir befinden uns seit der am 21.03.2020 in Bayern verhängten Ausgangsbeschränkung gefühlt im Tunnel. Der Beitrag soll Ihnen einige Aspekte zur Komplexität und Dynamik der globalen Corona-Pandemie-Krise aufzeigen sowie Hoffnung auf das sich abzeichnende Licht am Ende des Tunnels geben.
Oberstes Ziel aller Maßnahmen: Vermeidbare Todesfälle vermeiden.
Was vermeidbar ist, ist stets relativ gemäß der uns aktuell zur Verfügung stehenden Mittel und Maßnahmen. Die Entwicklung ist derzeit recht dynamisch, da weltweit viele Forschungsgruppen an der Erprobung neuer Therapien arbeiten. Haben wir irgendwann wirksame Medikamente, wird die Zahl der Toten deutlich sinken.
Supportive Therapie
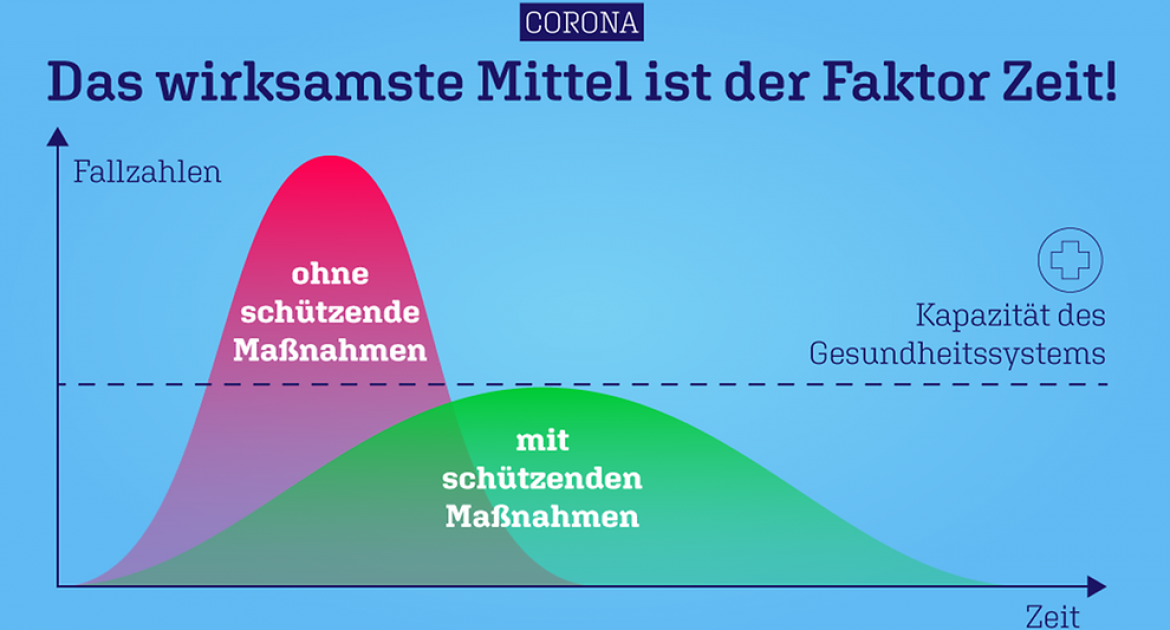
Derzeit sind wir überwiegend auf supportive, d.h. unterstützende Maßnahmen wie Beatmung und die Therapie der Sekundärerkrankungen und Komplikationen beschränkt. Deswegen bleibt uns derzeit weiterhin nur die eine Handlungsmaxime: „Flatten the curve“ und dadurch Vermeidung der Überbelastung des Gesundheitssystem.
Neue denkbare Therapieansätze
Belegen neue Wirkstoffe ihre therapeutische Wirksamkeit gegen COVID-19, dann wäre dies ein erster Schritt zur Reduktion der Letalität. Derzeit gibt es mehrere Ansätze bei der Entwicklung von Medikamenten gegen das Corona-Virus. Eine ausführliche Beschreibung möglicher medikamentöser Therapieansätze finden Sie auf den Seiten des Verband Forschender Arzneimittelhersteller e.V.
- Antivirale Medikamente,
ursprünglich gegen HIV, Ebola, Hepatitis C, Grippe, SARS oder MERS entwickelt wurden, wie das japanische Grippemittel Avigan oder Medikamente wie Ritonavir/Lopinavir (HIV-Medikament), Remdesivir (Hemmstoff der RNA-Polymerase des Virus), Hydroxychloroquin (Malaria-Medikament), Beta-und Alpha-Interferone (Botenstoffes des Körpers, die die körpereigene Virenabwehr fördern),
- Immunmodulatoren,
die z. B. gegen Rheumatoide Arthritis oder entzündliche Darmerkrankungen entwickelt wurden Dexamethason (Cortison-Derivat zur Dämpfung des Immunsystems), Sarilumab, Tocilizumab und ausgefallene Projekte wie die Transfusion von Antikörper zur Passivimmunisierung durch Plasmatransfusion (z. B. Medizinische Hochschule Hannover). Zwei Unternehmen aus Japan und Spanien wollen dagegen die Antikörper aus Blutplasma isolieren und daraus eine Infusion mit konzentrierten, polyklonales Anti-SARS-CoV-2 Hyperimmunglobulin (H-IG) herstellen.
- Medikamente für Lungenkranke,
z. B. gegen idiopathische Lungenfibrose entwickelt wurden, wie der Wirkstoff Pirfenidon und der Wirkstoff NP-120 eines kanadischen Unternehmens sowie der in der Erprobungsphase befindliche Wirkstoff Solnatide gegen aktutes Lungenversagen (ARDS) eines Wiener Biotech-Unternehmen.
Lage – Lage – Lage
Trotz der bereits seit Ende Dezember 2019 grassierenden Corona-Pandemie, angefangen im chinesischen Wuhan, ist es weiterhin schwer möglich, belastbare Zahlen zur Letalität und Mortalität und zum Ausbreitungsmechanismus des SARS-CoV-2 vorzulegen.
Berechnung der Todesfallrate (Letalität)
Das Fachjournal Lancet machte mit der Studie “Estimates of the severity of coronavirus disease 2019: a model-based analysis”, online publiziert am 30. März, einen Anfang. Die Autoren schlussfolgern auf Datenbasis der chinesischen Covid-19-Verläufe, dass die „mittlere Dauer vom ersten Auftreten der Symptome bis zum Tod 17, 8 Tage bzw. bis zur Entlassung aus dem Krankenhaus 24,7 Tagen ist. Sie schätzten die grob bemessene Todesfallrate (bereinigt um die chinesische Zensur) auf 3,76%; Jedoch errechneten die Forscher nach weiterer Bereinigung der Daten um Demographie-Effekte und Unterfeststellung eine best-case Schätzung der Todesfallquote (Letalität) in China von 1,38%, mit wesentlich höheren Quoten in den älteren Altersgruppen. Die Schätzungen der Todesfallrate aus internationalen Studien, geschichtet nach Alter, waren konsistent mit denjenigen aus China.“
Einen gänzlich anderen Ansatz wählten kürzlich italienische Statistiker, die die Sterblichkeit der Jahre vor der Corona-Pandemie (Mittelwert der Jahre 2015 bis 2019 im selben Zeitraum) mit der Sterblichkeit während der Corona-Pandemie verglichen, und dabei mindestens auf eine Verdoppelung der Sterblichkeit in der Bevölkerung kamen. „Die Studie kommt auf eine Steigerung von 113 Prozent in der Lombardei , in der Emilia-Romagna stieg die Zahl um 75 Prozent, in Südtirol und dem Trentino um 56 Prozent“. Berliner Tagesspiegel vom 02.04.2020
Berechnung des exponentiellen Wachstums
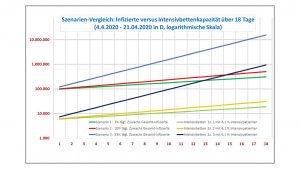
Belastbare Zahlen sind ausschlaggebend, um eine vernünftige Berechnung bzw. Prognose der Betten- und Versorgungskapazitäten für COVID-Patienten für Deutschland zu ermitteln: Eine Berechnung des exponentiellen Wachstums erfolgt anhand der Bestimmung der zunehmenden Zahl an Corona-Gesamtinfizierten. Diese erhält man durch Multiplikation der Basisrate (Ausgangswert der Infizierten am Tag x, z. B. 91.000 am 04.04.2020) mit dem exponentiellen Wert der täglichen Zuwachsrate y (z. B. die prozentuale tägliche Zuwachsrate von 10% = 1,1) hoch dem Zeitintervall an Tagen (z. B. 10 Tage zum 14.04.2020).
Eine der zentralen Fragen wird die Verfügbarkeit von Intensivbetten am Scheitelpunkt der Corona-Pandemie-Welle sein.
Die Tabelle verdeutlicht, dass idealer Weise eine Zuwachsrate von 7% an Infizierten pro Tag, d. h. einer Verdoppelung der Infizierten in 2 Wochen, die günstigstes Verlaufskurve darstellt. Nach 2 Wochen, beginnend z. B. vom 04.04.2020, würden ca. 14.000 Intensivbetten für Corona-Patienten erforderlich sein. Rechnet man mit einer mittleren Intensivdauer von 14 Tagen für Intensivpatienten mit Covid-19 (Beatmung und Entwöhnung von der Beatmung), würden diese Kapazitäten nach 14 Tagen wieder neuen Patienten zur Verfügung stehen können. Dies ist der Hauptgrund, eine Verdoppelungsrate alle 14 Tage anzustreben.
Bereits ein Anstieg um 10%, d. h. einer Verdoppelung der Infizierten in ca. 7,5 Tagen, würde eine Intensivbettenkapazität von 21.000 Intensivbetten erfordern. Dies würde vermutlich nicht ohne Qualitätsverluste bei der Versorgung einhergehen. Z. B. würde unterqualifiziertes oder auch überlastetes Personal, minderwertige Beatmungsgeräte und Einschränkungen der Therapiemöglichkeiten für die Komplikationen zu einer signifikanten Erhöhung der vermeidbaren Todesfälle führen. Dies ist meiner Einschätzung nach der Hauptgrund der hohen Letalitätsraten in Italien.
Der hier verwendete Quotient an Intensivbetten von 6,1% aller Infizierten wurde auf Basis der Zahlen aus der Lancet-Studie vom März 2020 abgeleitet. Wer an weitergehenden Szenarien interessiert ist, kann sich z. B. die Stellungnahme der Deutschen Gesellschaft für Epidemiologie (DGEpi) zur Verbreitung des neuen Coronavirus (SARS-CoV-2) ansehen. Wer mehr auf visuell vorgetragene, leicht verständliche Information Lust hat, dem kann ich das aktuelle youtube - video von mailab empfehlen, in dem über 22 Minuten die Chemikerin und bekannte youtuberin Mai Thi Nguyen-Kim, unterstützt von der ARD und dem ZDF, das gesamte Dilemma der Corona-Pandemie noch einmal gut zusammen gefasst hat.
Italienische Mediziner errechneten dagegen einen Intensivpatienten-Quotienten aller Infizierten von ca. 10%. Dies verdeutlicht, dass die Zahlen aufgrund der unterschiedlichen Testraten der Bevölkerung nur eingeschränkt vergleichbar sind. Zielführend sind hier Testungen einer zufälligen und repräsentativen Stichprobe der Bevölkerung. Eine Studie der Infektions- und Tropenmedizin am Klinikum der Universität München (LMU) möchte anhand einer Querschnittsuntersuchung von 3000 zufällig ausgewählten Menschen in München ab dem 05.04.2020 für 4 Wochen die Antikörper aus dem Blut der Testpersonen untersuchen. Dabei soll u. a. untersucht werden, wie hoch die Dunkelziffer der SARS-CoV-2 positiven aber symptomlosen Menschen ist.
Berechnung der Effektivität der Maßnahmen
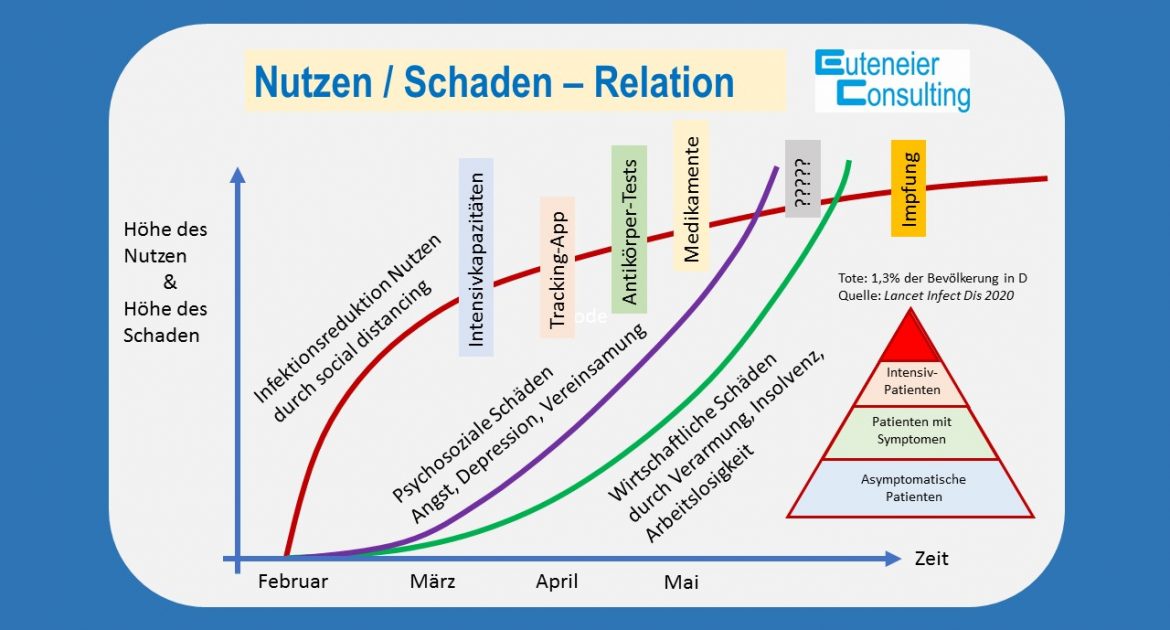
Weitaus schwieriger ist es derzeit die Effektivität der bisher beschlossenen Maßnahmen, welche stark die Freiheitsrechte der Bürger*innen einschränken, zu belegen. Dass der gesunde Menschenverstand ein social distancing – zutreffender „physical distancing“ - als sinnvoll erachtet, scheint offenkundig zu sein, insbesondere, wenn man sich den exponentiellen Verlauf der Infizierten-Kurve ansieht. Das Ziel „flatten the curve“ muss weiterhin oberste Prämisse haben.
Abwägung der Vorteile und Nachteile: Fragen, die Antworten erfordern
Zu hinterfragen ist:
- Wie lange sind Menschen bereit, gravierende Einschnitte ihrer Freiheits- und Persönlichkeitsrechte auf sich zu nehmen?
- Wie lange kann die Moral zur Compliance der Maßnahmen aufrechterhalten werden?
Die Schließung von Parkanlagen, das Tragen von Masken, das zwangsweise Berufsausübungsverbot sind nur einige der zu hinterfragenden Maßnahmen auf Effektivität.
- Wie lang kann die Bevölkerung als Gesamte verpflichtet werden, wo doch statistisch betrachtet z. B. junge Menschen wie Studenten, Schüler und Vorschulkinder kaum ein Gefährdungspotential aufweisen?
Ausbildungsdefizite der jungen Menschen und zunehmende häusliche Gewalt sind zu erwarten.
- Können digitale Applikationen wie TrackingApps zumindest eine Nachverfolgbarkeit von Infizierten erleichtern und das social distancing effektiver bzw. weniger radikal machen?
- Gibt es alternative Strategien, um die Ansteckung vulnerabler Bevölkerungsgruppen zu reduzieren, ohne dabei die gesamte Bevölkerung in ihren Freiheitsrechten einzuschränken?
Zu erwähnen ist, dass bereits in einem frühen Stadium der Corona-Pandemie Überlegungen erfolgten, beizeiten eine Umkehrung der Maßnahmen vorzunehmen, demnach besonders gefährdete Bevölkerungsgruppen wie alte und kranke Menschen maximal geschützt werden, die überwiegende Mehrheit der Bevölkerung jedoch wieder, zumindest eingeschränkt, ihrer Tätigkeit nachgehen kann.
- Wie könnten solche Schutzmaßnahmen aussehen?
Die großflächige Durchtestung der Bevölkerung auf ihren Immunstatus wäre ein erster Schritt. Menschen mit einem guten Antikörperstatus könnten wieder in die „Normalität“ entlassen werden. Zudem wird es rechtlich immer schwieriger, auf Basis des Infektionsschutzgesetzes, die freiheitlichen Grundrechte einzuschränken, wenn keine Infektionsgefahr mehr von Ihnen ausgeht.
So wichtig der Faktor Zeit für das „flatten the curve“ auch sein mag, gravierende negative Effekte wie psychosoziale und ökonomische Schäden sind ebenfalls zeitabhängig und haben einen anzunehmenden exponentiellen Schadenverlauf.
Langfristig helfen nur die Entwicklung medikamentöser Therapien und eine Impfung gegen Corona. Während brauchbare Medikamente vermutlich in den nächsten Monaten zur Verfügung stehen werden, wird die Impfung aller Voraussicht nach erst in ca. 8 – 12 Monaten der Bevölkerung zur Verfügung stehen. Ein social distancing ist über eine solch lange Dauer utopisch.
Wer ein WARUM zum Leben hat, erträgt fast jedes WIE – Risikokommunikation in Zeiten der Krise
Das Verbieten einer Diskussion über Exit-Strategien bereits zum jetzigen Zeitpunkt ist falsch und schädlich für die Moral. Um Friedrich Nietzsches Zitat zu bemühen, welches auch Viktor Frankl in seinem berühmten Buch „Man´s Search For Meaning“ anführt, ist es sogar von außerordentlicher Wichtigkeit, den Bürgern eine Perspektive aufzuzeigen. Ein einfach „weiter so“ ist der gänzlich falsche Ansatz. Hier sind eine sensible Risikokommunikation und Demut angebracht. „Das Kind mit dem Bade ausschütten“ oder in der Risikomanagement-Terminologie, aufgrund einer fehlenden, weitreichenden Risikoanalyse und Bewertung, mehr Schaden als Nutzen anzurichten, ist unter diesen Ausnahmezuständen schnell möglich. Gerd Antes sagte im Spiegel online vom 31.03.2020 als Statistikexperte und Professor an der Medizinischen Universität Freiburg sowie Mitgründer des Deutschen Netzwerks Evidenzbasierte Medizin und bis 2018 Leiter des Deutschen Cochrane Zentrums zurecht: "Es ist ein sehr schmaler Grat zwischen Alarmismus auf der einen und Verharmlosung auf der anderen Seite."
So ist es sinnvoll und notwendig, alle Entscheidungen stets zu hinterfragen und ggf. zu korrigieren.
Triage und Therapiezielbeurteilung, Priorisierung und Rationierung
Bei all der berechtigen Sorge, dass die Schwächsten und die ohne Stimme, wie Obdachlose und viele mehr, aufgrund der Covid-19-Krise durch die Sicherungsnetze fallen, muss bedacht werden, dass Mediziner schon immer Abwägungen hinsichtlich des Therapieerfolgs durchführen. Die Indikationsstellung als Vorbedingung für die Therapie ist eine der zentralen ärztlichen Aufgaben. Es bleibt am Ende immer eine individuelle Entscheidung, die zuallererst der Patient oder seine Bevollmächtigten und dann der Mediziner zu entscheiden haben. Der soziale Status und sonstige medizinisch nicht relevante Kriterien spielen dabei keine Rolle.
Es darf meines Erachtens nicht der Fehler gemacht werden, eine Logik aus einer Position des Normalzustandes bei ausreichenden Ressourcen, auf den Krisenzustand zu übertragen. Es muss stets der Kontext mitberücksichtigt werden. Insofern sind Extrapolationen des Normalen auf die Krise schwierig, wenn nicht sogar gefährlich. In einer Krise mit Bedingungen stark eingeschränkter Ressourcen (Personal, Intensivbetten, Material, etc.) muss adaptiv gedacht werden. Der Normalzustand kann dann nicht mehr zwingend eingehalten werden. Priorisierung und Rationierung sind bekannte Beispiele als Versuch, auch bei eingeschränkten Ressourcen, noch handlungsfähig bzw. so effektiv wie möglich zu bleiben.
Wichtig ist es jedoch, stets so früh wie möglich wieder in den Normalzustand zu gelangen. Ausnahmesituationen müssen als solche immer begründet und dürfen stets nur Ausnahme sein.
In diesem Sinne wünsche ich Ihnen gutes Gelingen Ihres Krisenmanagements.
Am 11.04.2020 werde ich über das Thema "Resilienz schaffen – aber wie?" berichten.
Ihnen viel Erfolg und bleiben Sie gesund
Alexander Euteneier